Gut vorgesorgt.
Gesund in den Urlaub.
Ob Sie eine Safari, Expedition, Kultur- oder Abenteuerreise planen – die Reisemedizin beschäftigt sich mit allen medizinischen Problemen, die rund um die Reise auftreten können. Insbesondere bei Fernreisen und speziell bei Tropenreisen ist daher eine sorgfältige und grundlegende reisemedizinische Beratung über die gesundheitlichen Risiken sinnvoll.
Das Hausarztzentrum Bottrop wurde zertifiziert für „Reise- und Tropenmedizin” (Centrum für Reisemedizin), für die „Reisemedizinische Gesundheitsberatung” (Ärztekammer Westfalen-Lippe) und vom NRW-Gesundheitsministerium als “Gelbfieber-Impfstelle” zugelassen.
Reisemedizinische Beratung
Anamnese
Die Gesundheitsgefahren, die mit einer Auslandsreise verbunden sind, werden leider immer noch unterschätzt. Gerade bei Fern- oder Tropenreisen ist eine sorgfältige Reiseplanung erforderlich. Wir erarbeiten für Sie, auf Basis Ihrer Angaben, einen Maßnahmen- und Zeitplan nach den länderspezifischen Vorgaben und Empfehlungen. In einem persönlichen Gespräch gehen wir diesen mit Ihnen gemeinsam Schritt für Schritt durch. Damit Sie sicher, gesund und unbeschwert Ihren Urlaub in vollen Zügen genießen können.
Spezielle Impfungen
Hier haben wir Ihnen einige der wichtigsten Erkrankungen aufgeführt, die den Urlaub zu einem Drama werden lassen können.
Die beste Vorsorge für Reisende ist die individuelle Impfberatung vor der Reise – sprechen Sie uns gern an und vereinbaren Sie einen Termin.
Unsere Leistungen in der Übersicht:

Akkordeon Inhalt
Wir informieren Sie zum Schutz vor Insekten, zur Reiseapotheke, zu einer ggf. notwendigen Malariaprophylaxe zum Schutz vor UV-Strahlung, zu Risiken von Langstreckenflügen sowie zu tagesaktuellen medizinischen Informationen zu Ihrem Reiseland.
Tetanus ist eine schwere Erkrankung des Nervensystems. Die Muskulatur des Infizierten ist wie in einem Krampf erstarrt. Durch das Gift des Tetanus-Bakteriums verlieren die Erkrankten ihre Sprechfähigkeit, die Atmung setzt aus. Die Hälfte der Erkrankten findet den Tod. Das Bakterium ist überall und weltweit aktiv. Es sitzt in den Böden und kann durch kleinste Wunden in den Körper gelangen.
In Deutschland zählen Tetanus- Diphtherie und Polio zu den Standardimpfungen.
In der Regel wird hier lediglich der aktuelle Impfstatus überprüft und ggf. wird der Tetanusschutz aufgefrischt.
Es handelt sich also nicht um eine Reiseimpfung im eigentlichen Sinne.
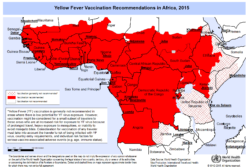
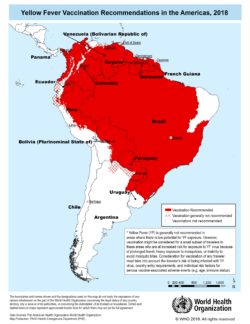 Das Gelbfieber ist eine höchst gefährliche Erkrankung, die von einem Virus verursacht wird. Die Infektionskrankheit wird durch Stechmücken übertragen. Sie kommt in Südamerika und Afrika vor und kann dort sowohl im ländlichen Raum wie in Städten ausbrechen.
Das Gelbfieber ist eine höchst gefährliche Erkrankung, die von einem Virus verursacht wird. Die Infektionskrankheit wird durch Stechmücken übertragen. Sie kommt in Südamerika und Afrika vor und kann dort sowohl im ländlichen Raum wie in Städten ausbrechen.
Die Weltgesundheitsorganisation (WHO) weist die Gebiete aus, in denen eine Übertragung möglich ist.
Die Impfung verleiht einen lebenslangen Schutz und ist bei Einreise in gewisse afrikanische und südamerikanische Länder bei Einreise aus Europa obligatorisch. Eine Auffrischungsimpfung ist lt. WHO seit 2013 nicht mehr empfohlen. Seit 11.7.2016 wurde laut WHO die anerkannte Schutzdauer der Gelbfieberimpfung von 10 Jahre auf lebenslang umgestellt. Allerdings sind die Bestimmungen in einigen Ländern noch nicht umgestellt bzw. werden willkürlich geregelt. Manchmal ist es daher nötig sich bei der Botschaft des Einreiselandes über den Stand der Dinge zu informieren. In den meisten Fällen können wir aber bereits mit Rat und Tat zur Seite stehen. Da die Grenzbehörden einiger Länder die Einreise ansonsten verweigern können, sollte die Gelbfieberimpfung mindestens 10 Tage vor Abreise erfolgen. Impfschutz und Gültigkeit des Impfzertifikats in Ihrem Impfpass werden nämlich erst nach dieser Zeitspanne erlangt.
Das ausführliche Informationsblatt zur Gelbfieber-Impfung inklusive Checkliste zur Abschätzung des Risikos möglicher Nebenwirkungen vom Auswärtigen Amt finden Sie hier zum Download.
Kosten
Die Kosten für die Gelbfieberimpfung betragen zur Zeit inkl. Beratung, Feststellung der Impftauglichkeit, Impfstoff und Dokumentation im Internationalen Impfausweis ca. 75 Euro (cash/ec/visa-carte). Für weitere Impfleistungen oder Malaria-Prophylaxe können weitere Kosten entstehen. Ein sogenanntes Exemption Certificate (keine Impfung aus medizinischen Gründen möglich) kostet 40 Euro
Die Rechnung ist sofort vor Ort zu begleichen. Eine aufgeschlüsselte Rechnung wird auf Wunsch (gem. GOÄ-Gebührenordnung für Ärzte) erstellt. Die Gelbfieberimpfung ist eine Reisemedizinische Impfung, die nicht durch die gesetzliche Krankenkasse erstattet wird. Viele Krankenversicherer leisten jedoch auf Antrag, bei Einreichen einer Rechnung, diesen sinnvollen Reisegesundheitsschutz. Wir unterstützen Sie dabei mit einer Formulierungshilfe zur Kostenerstattung.
Bitte beachten Sie, dass Impfungen können nur nach vorheriger Terminabsprache durchgeführt werden.
Cholera kommt vor allem in Ländern mit schlechten Sanitäranlagen und Mangel an sauberem Trinkwasser vor, ferner in Kriegs- und Katastrophengebieten, in denen die Infrastruktur zusammengebrochen ist.
Die Risikogebiete befinden sich in Südostasien, Indien und Indonesien, Vorderasien, Afrika sowie in Mittel- und Südamerika.
Quelle: http://de.wikipedia.org/wiki/Cholera (Stand 2004)
Infektionsweg
Die Infektion erfolgt über die Aufnahme von Lebensmitteln oder Wasser, welches direkt oder indirekt durch Fäkalien oder Erbrochenes infizierter Personen verunreinigt wurde. Tiere stellen kein Reservoir dar, so dienen auch Insekten nicht als Überträger. Cholera befällt ausschließlich Menschen. Die Inkubationszeit beträgt wenige Stunden bis zu fünf Tagen. In der Regel dauert es bis zum Ausbruch der Krankheit 2-3 Tage.
Verlauf
Die Cholera ist häufig durch dünnflüssige Durchfälle sowie durch Erbrechen von wässrigem Mageninhalt gekennzeichnet. Die Durchfälle nehmen während des Krankheitsverlaufes zu und werden immer wässriger. Die Körpertemperatur bleibt normal, da der Erreger den Darm nicht verlässt.
Das Hauptproblem der Erkrankung ist ein starker Wasser- und Elektrolytverlust. Dadurch kommt es sehr bald zu schweren Allgemeinerscheinungen mit Durstgefühl, Austrocknung von Haut und Schleimhäuten sowie Wadenkrämpfen und Kreislaufproblemen. Der Blutdruck ist niedrig, der Puls beschleunigt und die Atmung meist flach und unregelmäßig. Der Leib ist eingezogen (Kahnbauch). Die Erkrankung kann innerhalb weniger Stunden durch Kreislaufversagen tödlich enden.
Behandlung
Bei der Behandlung steht der Ausgleich des Flüssigkeits- und Elektrolytverlustes im Vordergrund. Der Laie kann sich zunächst mit Mineralwasser, gesüßtem Tee und Salzstangen helfen. Noch besser ist es, einen „Cocktail“ aus den wichtigsten Elektrolyten zu mischen. Dafür gibt es in den meisten Apotheken Rehydrierungslösungen nach den Empfehlungen der Weltgesundheitsorganisation (WHO). Bei Choleraverdacht ist eine gezielte ärztliche Behandlung unumgänglich, da Infusionen und eventuell Antibiotika verabreicht werden sollten. Außerdem müssen erkrankte Personen isoliert werden, da sie die Bakterien in der Regel zwei bis drei Wochen lang ausscheiden.
Impfung
Es gibt einen Schluckimpfstoff, der aber nur bei Langzeitaufenthalten unter schlechten hygienischen Bedingungen oder bei medizinischen Tätigkeiten empfohlen wird, da er keinen sicheren Schutz gegen eine Infektion bietet.
Allerdings wird der Impfstoff gerne auch zur Vorbeugung gegen die durch bestimmte Colibakterien (EHEC) ausgelöste Reisediarrhö gegeben.
Die Einhaltung einer konsequenten Nahrungsmittel- und Trinkwasserhygiene ist der beste Schutz vor Erkrankung.
Erreger und Erkrankung
Die Japanische Enzephalitis (JE) wird wie das Gelbfieber durch Viren verursacht und durch Mücken auf den Menschen übertragen.
Nach vier bis vierzehn Tage treten hohes Fieber, Kopfschmerzen, Übelkeit und Erbrechen auf. Bei schweren Verläufen kämpfen die Erkrankten mit Bewusstseinstrübungen, Krämpfen, Verwirrtheit und sogar mit einem Koma. Bei der lebensbedrohlichen Ansteckung finden etwa 35 Prozent der Infizierten den Tod, bei den Überlebenden können schwere Schäden zurückbleiben. Das Virus wird vor allem in wasser- und sumpfreichen Gebieten übertragen. Achten Sie besonders in der hauptsächlichen Übertragungszeit zwischen Mai und Dezember auf sich.
Häufigkeit der Infektion
Das Infektionsrisiko für Touristen ist gering (< 1/Million). Ein erhöhtes Infektionsrisiko besteht bei jedoch Langzeitaufenthalten in den Endemiegebieten vor allem auf dem Land, besonders am Ende der Regenzeit in den gemäßigten Gebieten und ganzjährig in den Tropen. Beim Infektionsrisiko besteht ein deutlicher Zusammenhang mit Reisanbau und Schweinezucht.
Quelle: http://de.wikipedia.org/Jap.Enzephalitis
Vorbeugung
Die wichtigste vorbeugende Maßnahme ist die Vermeidung von Mückenstichen in der Dämmerung und nachts. Touristen sollten sich mit Repellentien, Mückennetzen und bedeckender Kleidung schützen.
Bei längerem Aufenthalt in Endemiegebieten empfiehlt sich eine Schutzimpfung, die nach zweimaliger Injektion (Tag 0 und Tag 28) einen sehr guten Schutz bietet. Die Dauer der Schutzwirkung ist bisher nicht bekannt, von der WHO werden derzeit Auffrischimpfungen nach drei Jahren empfohlen.
Die Hepatitis ist eine Virusinfektion der Leber und ist weit verbreitet. Äußerlich ist die Hepatitis an der Gelbfärbung des Augapfels zu erkennen, weil die Leber die Gallenfarbstoffe nicht mehr richtig verarbeiten kann. Die Gelbfärbung von Haut und Augen hat der Erkrankung auch den Namen „Gelbsucht“ eingebracht.
Hepatitis A
verläuft oft unbemerkt, besonders bei Kindern. Erwachsene leiden oft unter allgemeinen Krankheitszeichen wie Kreislaufschwäche, Durchfall und Übelkeit. Die Erkrankung verläuft jedoch häufig mit den Symptomen der Reisediarrhö und heilt in der Regel komplett aus.
Die Ansteckung erfolgt fäkal-oral also durch kontaminiertes Essen und Trinken. Ansteckungsquellen können z.B. Obst, Salat, kontaminiertes Wasser (Eiswürfel) und Muscheln sein.
Quelle: http://de.wikipedia.org/wiki/Hepatitis_A
Impfung Hepatitis A
Eine Hepatitis A-Impfung ist Reisenden in entsprechende Risikogebiete (u.a. tropische Gebiete, Mittelmeerraum und Osteuropa) und Personengruppen in Deutschland aufgrund ihrer persönlichen oder beruflichen Situation empfohlen.
Schneller Schutz: Die erste Hepatitis A-Impfung sollte etwa 14 Tage vor Reisebeginn erfolgen, wobei die Impfung auch kurz vor der Reise noch möglich ist („last minute“). Der Impfschutz ist ca. 14 Tage nach der ersten Impfung mit 80% gegeben.
Langer Schutz: Für einen langfristigen Schutz muss die Impfung bei Erwachsenen und Kindern nach 6 bis 12 Monaten aufgefrischt werden; der Impfschutz hält dann in der Regel 30 Jahre.
Hepatitis B
ist weit gefährlicher, als die Infektion mit dem Virustyp A.
Das Virus wird meistens durch sexuelle Kontakte übertragen kann aber z. B. auch im Rahmen einer notwendig gewordenen medizinischen Behandlung im Urlaubsland (z. B. Injektionen/Infusionen) bei unzureichenden hygienischen Standards übertragen werden.
Die Symptome sind ähnlich der Infektion mit dem Typ A, doch bei bis zu einem Prozent der Erkrankten verläuft die Krankheit tödlich. Zehn Prozent der Erkrankten behalten eine chronische Lebererkrankung zurück, die schließlich in eine Leberzirrhose mündet.
Quelle: http://de.wikipedia.org/wiki/Hepatitis_B
Vorbeugung
Während junge Menschen durch eine Impfung im Kindesalter in der Regel einen Schutz gegen die Hepatitis B haben, ist dies bei älteren Menschen in der Regel nicht gegeben.
Eine Hepatitis B-Reiseimpfung empfiehlt sich, wenn mit einem engen Kontakt zur Bevölkerung in Ländern mit hoher Hepatits B-Durchseuchung zu rechnen ist (z.B. bei längeren Auslandsaufenthalten, Arbeiten in medizinischen Einrichtungen oder in Entwicklungshilfeprojekten), oder vor geplanten medizinischen Eingriffen im Ausland.
Impfung Hepatitis B
Normales Schema: 0, 1, 6 Monate:
Für die Indikationsimpfung bei bestimmten Risikogruppen im Erwachsenenalter sind ebenfalls drei Impfdosen vorgesehen: Die zweite und dritte Dosis der Hepatitis-Impfung gegen HB-Viren werden einen Monat und sechs Monate nach der ersten verabreicht.
Schnellschema: 0, 1, 2 Monate 12 Mo.
Bei der beschleunigten Impfung werden die drei Impfdosen in kürzeren Zeitabständen verabreicht. Die genauen Zeitabstände zwischen den einzelnen Impfdosen hängen vom jeweiligen Präparat ab. Dieses beschleunigte Impfschema ist nicht so gut und lang wirksam wie das normale Impfschema. Für einen Langzeitschutz wird deshalb eine zusätzliche 4. Impfdosis nach sechs bis 12 Monaten empfohlen.
Ultraschnell: 0, Tag 7, Tag 21, 12 Monate
Wenn bis zur Abreise weniger als ein Monat Zeit ist, kann auf ein noch kürzeres Schema zurückgegriffen werden.
Impfung Hepatitis A/B (Kombination)
Erwachsene und Jugendliche ab dem 16 Jahre
Normales Schema: 0, 1, 6 Monate
Ultraschnellschema: 0, Tag 7, Tag 21, 12 Monate
Typhus ist eine sehr gefährliche und schwere Infektion, die durch Bakterien aus der Familie der Salmonellen hervorgerufen wird. Sie wird durch kontaminiertes Trinkwasser und Lebensmittel verursacht. Bauchschmerzen, Fieber und Übelkeit kennzeichnen die Infektionskrankheit. Gefährliche Folgen können die Perforation des Darms sowie eine Hirnhautentzündung sein.
Verbreitung:
Der Typhus-Erreger kommt weltweit vor. Jährlich erkranken mehr als 20 Millionen Menschen, 200.000 sterben. Vor allem in Asien, insbesondere in Südostasien, finden sich entsprechende Hochrisikogebiete. In Industrienationen treten Erkrankungen fast ausschließlich nach Fernreisen auf.
Symptome:
Die Inkubationszeit, also die Zeit zwischen der Ansteckung mit dem Erreger Salmonella typhi und dem ersten Auftreten von Symptomen beträgt meist eine bis zwei Wochen, kann aber in Einzelfällen sogar bis zu 60 Tagen nach Ansteckung dauern.
Die Erkrankung am sogenanntem typhoidem Fieber/Typhus abdominalis verläuft unbehandelt in vier ineinander übergehende Stadien:
Erstes Stadium (Stadium prodromale): Im ersten Stadium setzen unspezifische Beschwerden wie Kopf- und Gliederschmerzen sowie leicht erhöhte Temperaturen ein.
Zweites Stadium (Stadium incrementi): Rasch ansteigendes Fieber (innerhalb von ein bis zwei Tagen) auf 39 bis 41 Grad Celsius mit deutlischem allgemeinen Krankheitsgefühl wie Kopf- und Gliederschmerzen, Bauchschmerzen und beginnenden Bewusstseinsstörungen.
Drittes Stadium (Stadium acmes): In den nächsten ein bis drei Wochen bleibt das Fieber konstant auf Temperaturen um die 40 Grad Celsius, ohne dass sich der Puls beschleunigt. Es tritt schwerstes Krankheitsgefühl mit Appetitlosigkeit, Teilnahmslosigkeit auf. Erkrankte wirken ausgetrocknet, heiß und blass. Häufig ist die Zunge gräulich belegt (Typhuszunge). Viele leiden in diesem Stadium an Verstopfung. Außerdem können eine Milzschwellung und ein rötlich-fleckförmiger Hautausschlag am Oberkörper und an der Bauchhaut auftreten (sogenannte Roseolen).
Viertes Stadium (Stadium decrementi): Im vierten Stadium geht das Fieber, insbesondere in den Morgenstunden, zurück. In diesem Stadium geht es den Patienten, vor allem durch Gewichts- und Flüssigkeitsverlust, am schlechtesten. Die Verstopfung löst sich und es treten die für die Erkrankung typischen „erbsbreiartigen“ Durchfälle auf, in denen der Erreger enthalten ist, so dass Ansteckungsgefahr besteht. Im gleichen Zeitraum werden die Schmerzen im Magen-Darm-Trakt, insbesondere auf Druck, schlimmer. Diese Phase dauert bis zu fünf Wochen. Komplikationen kommen vor allem in dieser Zeit vor. Dazu zählen Darmblutungen, ein Darmdurchbruch, Knochenmarks-Entzündungen, Blutgerinnselbildung (Thrombose, Embolie), Herz- und Hirnbeteiligung.
Ist das vierte Stadium überstanden, bilden sich die Symptome zurück. Der Erkrankte klart wieder auf und der Allgemeinzustand bessert sich langsam. Im Verlauf kann es zu Haarausfall kommen, der sich fast immer zurückbildet. Die Krankheit kann noch bis zu einem Monat lang wiederauftreten. Nach überstandener Erkrankung scheiden zwei bis fünf Prozent der Infizierten dauerhaft Erreger aus.
Eine Ansteckung mit Salmonella paratyphi verläuft als paratyphoides Fieber ähnlich – jedoch meist milder, komplikationsärmer und kürzer.
Vorbeugung:
Wie kann man sich vor Typhus schützen?
Lebensmittelhygiene: Um Typhus vorzubeugen, sollte man in Risikogebieten sorgfältig auf die Lebensmittelhygiene achten. So sollten Reisende Trinkwasser nur aus original verschlossenen Flaschen trinken. Insbesondere in Regionen mit schlechter Abwasserentsorgung ist Leitungswasserkontakt zu vermeiden. Dort auch lieber kein rohes Obst und Gemüse essen, da es häufig unter Leitungswasser gewaschen wird. Auf unzureichend gegarte Speisen grundsätzlich verzichten!
Impfung:
Zum Schutz gegen das typhoide Fieber stehen Impfstoffe zur Verfügung. Ein Lebendimpfstoff zum Schlucken bietet Schutz für mindestens ein Jahr. Er wird dreimal innerhalb von fünf Tagen eingenommen.
Der Injektionsimpfstoff (ein Totimpfstoff) schützt für bis zu drei Jahren. Die Schutzwirkung ist gut, aber nicht vollständig. Die Impfungen wirken nicht gegen Paratyphuserkrankungen. Die Schutzrate liegt bei etwa 60 Prozent. Insbesondere für Reisen nach Asien kann eine Impfung sinnvoll sein – vor allem bei einfachem Hygienestandard (Rucksacktourismus).
Wir beraten Sie gerne dazu.
Tollwut ist eine Viruserkrankung, die eigentlich nur Tiere betrifft. Durch Kontakte mit infizierten Tieren oder Bisswunden oder auch nur bloßes Lecken kann der Erreger auf den Menschen übertragen werden. Die Tollwut hat eine variable Inkubationszeit, die von ein paar Tagen bis zu einem Jahr (im Extremfall) dauern kann. Die verletzte Stelle schmerzt, dazu kommen Fieber, Taubheitsgefühle, Übelkeit und Erbrechen.
Die Krankheit führt mit Muskelkrämpfen und Lähmungen immer zum Tod. In Deutschland und Mitteleuropa sind Impfköder ausgelegt worden, so dass die Krankheit hier selten auftritt.
Im Ausland sieht das anders aus.
Impfung
Normales Schema 0 / Tag 7 / Tag 21 / Tag 28
Sollte ein rascher Schutz vor dem Urlaub erforderlich sein gibt es ein Schnellschema für Erwachsene zwischen 18 und 65 Jahre
Schnellschema 0 / Tag 3 / Tag 7
FSME ist die Abkürzung für „Frühsommer-Meningoenzephalitis“. Hierbei handelt es sich um eine Gehirn-, Gehirnhaut- oder Rückenmarkentzündung, die durch Viren verursacht wird. Die Viren werden durch den Stich von Zecken auf den Menschen übertragen. Sehr selten wurden auch Infektionen durch den Genuss von Rohmilch von Ziegen, Schafen oder Kühen berichtet. Eine direkte Ansteckung von Mensch zu Mensch gibt es nicht.
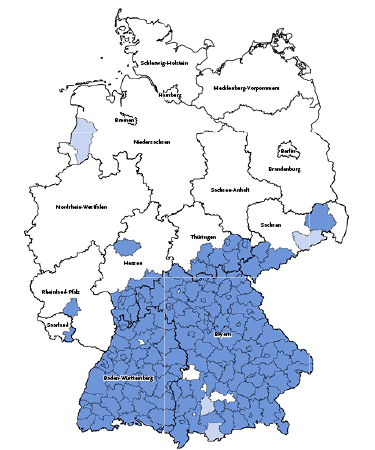 Weitere Informationen und häufig gestellte Fragen zur FSME-Impfung finden Sie hier auf den Internetseiten des Robert-Koch-Institutes: www.rki.de
Weitere Informationen und häufig gestellte Fragen zur FSME-Impfung finden Sie hier auf den Internetseiten des Robert-Koch-Institutes: www.rki.de
Häufige Fragen:
Wie wahrscheinlich ist die Übertragung eine FSME durch Zecken?
Auch in den FSME-Risikogebieten Deutschlands sind nur wenige Zecken mit dem FSME-Virus infiziert. Aus zahlreichen Studien ist bekannt, dass das Virusvorkommen in den Zecken kleinräumig sehr stark schwanken kann, im Mittel tragen in FSME-Risikogebieten 0,1% bis 5 % der Zecken FSME-Viren in sich. Hieraus ein Erkrankungsrisiko nach einem einzelnen Zeckenstich abzuleiten, ist allerdings leider nicht möglich.
Warum soll man sich nach Zecken absuchen?
Da Zecken nicht sofort zustechen, sondern auf der Suche nach einer geeigneten Stichstelle zunächst auf dem Körper bzw. der Kleidung umher laufen, können sie durch regelmäßiges Absuchen bereits vor dem Stechen entfernt werden. Nach einem Einstich dauert es bis zu 1 bis 2 Tagen, bis Borrelien übertragen werden. Die Übertragung von FSME-Viren erfolgt dagegen schon innerhalb kurzer Zeit nach dem Stich. Das rechtzeitige Entfernen von Zecken vermindert also vor allem das Risiko einer Infektion mit Borrelien erheblich nicht so sehr allerdings mit FSME.
Wie soll eine Zecke entfernt werden?
Um das Infektionsrisiko zu minimieren, sollte die Zecke sobald wie möglich herausgezogen werden. Dabei sollten möglichst alle Teile der Zecke entfernt werden, um eine Entzündung zu vermeiden. Hierzu greift man die Zecke mit einer Pinzette oder einem speziellen Zeckenentfernungsinstrument nahe der Hautoberfläche, also an ihren Mundwerkzeugen (niemals am vollgesogenen Körper!) und zieht sie langsam und gerade aus der Haut. Möglichst sollte die Zecke dabei nicht gedreht werden, und auf keinen Fall darf sie vor dem Entfernen mit Öl oder Klebstoff beträufelt werden. Dies würde das Tier unnötig reizen und könnte dazu führen, dass es seinen Speichel und somit mögliche Infektionserreger abgibt. Nach Entfernung der Zecke ist eine sorgfältige Desinfektion der Wunde empfohlen.
Informationen des Bayerischen Landesamtes für Gesundheit und Lebensmittelsicherheit 2018 ©
Bilderserie zur Entfernung einer Zecke (PDF, 210 kB)
Malaria ist eine Infektionskrankheit, die von einzelligen Parasiten der Gattung Plasmodium hervorgerufen wird. Sie wird heutzutage hauptsächlich in den Tropen und Subtropen durch den Stich einer weiblichen Stechmücke (Moskito) der Gattung Anopheles übertragen.
Außerhalb dieser Gebiete lösen gelegentlich durch den Luftverkehr eingeschleppte Moskitos die sogenannte „Flughafen-Malaria“ aus. Hierbei sind alle Personen im direkten Umfeld von Flughäfen gefährdet, z. B. Flughafenbedienstete oder Anwohner. Bis auf eine Übertragung durch Bluttransfusion und Laborunfälle ist eine Mensch-zu-Mensch-Ansteckung nur gelegentlich von der Mutter auf das ungeborene Kind möglich, wenn die Plazenta (besonders während der Geburt) verletzt wird. Der Mensch und die Anopheles-Mücken stellen das einzige nennenswerte Erregerreservoir humanpathogener Plasmodien dar.
Die Malaria ist mit etwa 200 Millionen Erkrankten pro Jahr die häufigste Infektionskrankheit der Welt.
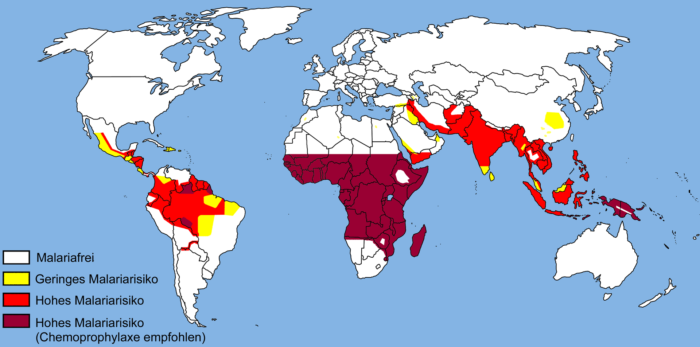
Vorbeugung: Eine Impfung existiert bisher nicht!
Einfache und einheitliche Empfehlungen zur Malariavorbeugung sind, durch die sich ständig verändernde Malariasituation in den Tropen und Subtropen, sowie der wachsenden Anzahl von Erregerresistenzen zunehmend schwieriger geworden. Auch das konsequente Einhalten von vorbeugenden Malariaschutzmaßnahmen bietet keinen absolut sicheren Schutz vor einer Malariaerkrankung. Doch grundsätzlich gilt, dass jede sorgfältig durchgeführte und über das erforderliche Zeitmaß eingehaltene vorbeugende Maßnahme, das Gesamtrisiko einer Malariainfektion erheblich vermindert.
Es gibt zwei Formen der Malariavorbeugung:
Schutz vor dem Überträger (d.h. Schutz vor Mückenstichen) und Schutz vor dem Erreger (d.h. Einnahme von Malaria-Medikamenten). Hier kann koch eine regelmäßige Einnahme der Medikamente von einer Einnahme im Bedarfsfall (Standby) unterschieden werden.
Die Entscheidung über das richtige Malariamedikament und die Art der Einnahme ist kompliziert und zeitaufwändig. Dabei spielen das konkrete Reiseziel, sowie die Reisezeit und -dauer, als auch der Reisestil und die persönlichen Umstände des Reisenden (z.B. Vorerkrankungen, Unverträglichkeiten, Medikamenteneinnahme, u.s.w.) eine wesentlichen Rolle bei der Auswahl.
Tauchmedizin

Tauchen eröffnet dem Menschen ein Tor in eine wunderschöne fremde aber für ihn lebensfeindliche Welt. Um an der Schönheit unter Wasser teilhaben zu können, hilft dem Taucher eine moderne technische Ausrüstung, durch die im Laufe der vergangenen Jahre die Tauchtiefe immer weiter erhöht werden konnte. Trotzdem stellt der enorme Wasserdruck und die damit verbundenen physischen Belastung eine extreme Belastung für den Organismus dar.
Funktionsstörungen des Organismus und Erkrankungen, die im täglichen Leben nicht ins Gewicht fallen oder vielleicht gar nicht bekannt sind, können unter Wasser plötzlich manifest werden und zu akuten Notfällen führen.
Aufgabe der Tauchmedizin ist es diese Störungen frühzeitig zu erkennen und deren Auswirkungen beim Tauchen abzuschätzen.
Gelbfieberimpfstelle

Seit 2010 sind wir anerkannte Gelbfieberimpfstelle des Landes NRW. Voraussetzung hierfür sind Erfahrungen in der Reise- und Tropenmedizin sowie Flugmedizin.
Da es sich bei der Gelbfieberimpfung um einen „empfindlichen“ Lebendimpfstoff handelt, werden zusätzlich besondere Anforderungen an Transport und Lagerung des Impfstoffs gestellt, die von der Impfstelle gewährleistet werden müssen.
Bei der Beratung sind genaue Kenntnisse über die Impf-und Einreisevorschriften der Länder sowie der Gegenanzeigen und Nebenwirkungen der Impfung erforderlich. Zum Abschluss der Beratung erhält der Impfling ein internationales Impfzertifikat, das im Reiseverkehr benötigt wird.